
最新のがん治療「CAR-T細胞療法」は、今世界で注目を集めているがんの免疫細胞療法です。一般的には聞きなれない治療名ですが、韓国ドラマやNetflixファンであれば、耳にしたことがあるかもしれません。2024年に韓国国内tvNドラマ歴代1位の高視聴率を記録し、Netflixの週間グローバルTOP10で非英語部門1位を獲得した韓国ドラマ『涙の女王』で、難病を患うヒロインが期待を寄せる治療としても登場するからです。日本でいち早くCAR-T細胞療法を開始した安藤純医師(順天堂大学医学部/大学院医学研究科細胞療法・輸血学担当教授)に、どのような治療なのかをわかりやすく解説してもらいました。
『涙の女王』でも話題のCAR-T細胞療法とは?
韓国ドラマ『涙の女王』のヒロイン、ヘインは脳腫瘍で余命3カ月と突然宣告され、治療を求め、世界中の病院へメールで問い合わせます。そういった中、ヨーロッパのがんセンターから「確率50%以上の治療」として伝えられたのが、CAR-T細胞療法でした。
「日本でCAR-T細胞療法が健康保険適用の治療として認められているのは、再発または難治性の血液がんの一部になります。CAR-T細胞療法は幕開けしたばかりの新しい治療であるため、現時点では対象がごく限定的です。しかし、国内外の医療機関でさまざまながんや自己免疫疾患への臨床試験が盛んに行われており、私たち順天堂大学でも複数の臨床試験を進めています。CAR-T細胞療法は日々進歩しており、知見が積み重なることで、今後はいろんな疾患に対してCAR-T療法が行われることになるでしょう。非常に将来性のある治療です」(安藤医師=以下同)
CAR-Tの仕組み:「T細胞」を最強の「CAR-T細胞」に進化させる
CAR-T細胞療法の「CAR-T」は、「カーティー」と呼びます。「CAR」は人工的に作られたタンパク質のことで、「T細胞」はがん細胞を攻撃する強力な免疫細胞のこと。すなわち「CAR-T細胞」は「CARというタンパク質を持つT細胞」のことであり、それを使った治療が、「CAR-T細胞療法」となります。
私たちの体には、がん細胞やウイルスなど異物を攻撃する免疫機能が備わっています。その中心的役割を果たすのが白血球で、白血球には、リンパ球、顆粒球、単球などがあります。T細胞はリンパ球の一種で、がん細胞を見つけては攻撃し、増殖しないようにしています。ところが、がん細胞も攻撃されるままではいません。T細胞に見つからないように少しずつ性質を変化させていきます。そうやってT細胞の攻撃から逃れたがん細胞が増殖していき、やがてがんを発症するのです。
CAR-T細胞療法は、T細胞に見つからないように進化したがん細胞を、人工的に作り出したCAR-T細胞によって見つけだし、攻撃する治療法です。遺伝子操作によってがん細胞を攻撃するCARをT細胞に導入し、CAR-T細胞を作り出します。このCAR-T細胞は、がん細胞の表面に出現する特定の物質を標的にして攻撃するようにできており、がん細胞を見逃しません。結果、がん細胞は死滅するのです。
CAR-T細胞療法:採取から製造、輸注までの流れ
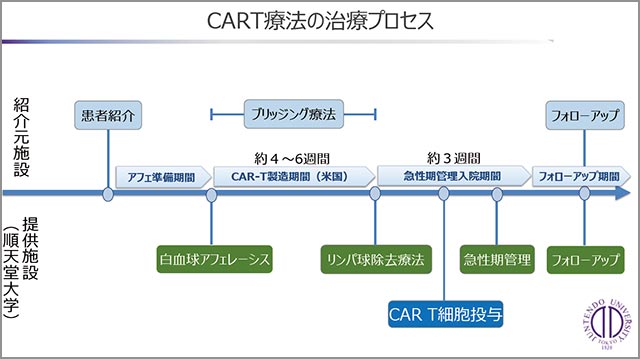
(画像提供:安藤医師)
CAR-T細胞療法は実施施設が限られています。現在治療を受けている病院がCAR-T細胞療法の実施施設でない場合、まずは実施施設へ患者さんを紹介するところから始まります。
「CAR-T細胞療法では、まずは患者さんご自身の血液から透析のような機械を使ってリンパ球を採取します(白血球アフェレーシス/図参照=以下同)。かかる時間は平均して3~4時間。リンパ球の中にT細胞が含まれているわけですが、いかにたくさんの、そして質の良いT細胞を取り出すかが重要となります。採取したリンパ球は順天堂大学で凍結もしくは冷蔵し、海外にあるCAR-T細胞の製造施設へ迅速に輸送されます。CAR-T細胞が製造され、順天堂大学まで戻ってくるまで平均4~6週間。それまでの間は、必要に応じて抗がん剤や放射線治療を行います(ブリッジング療法)。そうやって患者さんの病状を安定させるのです。CAR-T細胞が完成し、冷凍保存で到着したら、効果をより高めるためにリンパ球除去療法を行い、直前に解凍したCAR-T細胞を5~10分ほどかけて輸注します」
CAR-T細胞療法に伴う副作用と万全のチーム医療体制
輸注前には、抗がん剤の副作用から回復しているか、感染症にかかっていないかを、しっかりと確認します。さらにCAR-T細胞を輸注後に起こりうる副作用についても、患者さんにしっかりと説明をします。その上で輸注をするわけですが、CAR-T細胞が体内で増えるときにサイトカインを放出するため、輸注後は高熱、血圧低下、呼吸困難、意識障害・幻覚・けいれんといった神経症状が見られる患者さんも少なくありません。どのような事態が生じても速やかに対応できるように、担当医師、病棟医師、看護師が常に患者さんの様子をチェックし、関連する複数の診療科が連携して万全の状態で備えます(急性期管理)。
「CAR-T細胞療法で副作用が出るか出ないかは、人それぞれです。わかりやすい副作用もあれば、わかりにくい副作用もあります。ありとあらゆるところのサポートがないと重症化した時に対応できません」
CAR-T細胞療法の一連の流れは、安藤医師が出演するCAR-T細胞療法の動画 https://vimeo.com/1108980309/5d4dc6f4ce で詳しく紹介されています。これを見ると、チーム医療が確立されている医療機関だからこそCAR-T細胞療法が行えるのだということが、容易に理解できるでしょう。
適用対象となるがん:現状と将来の可能性
CAR-T細胞療法は、日本では2019年に保険適用の治療として承認されました。対象となるがんは前述の通り現時点ではごく限定的で、再発または難治性の血液がんになります。血液がんでも全てが対象ではなく、Bリンパ球という白血球の一種ががん化したものに限られています。具体的には、B細胞リンパ腫、B細胞性急性リンパ性白血病、多発性骨髄腫などです。
そのほかにもいくつか適用条件があり、それをクリアしなければCAR-T細胞療法は受けられません。決して「だれにでも開かれた門」ではありませんが、〝現時点では〟という話です。さまざまながんや自己免疫疾患への臨床試験が国内外で盛んに行われていることも、すでに述べた通りです。肺がんや大腸がんのように臓器や組織に腫瘍ができる固形がんは今は対象外ですが、それらに効果があるCAR-T細胞があちこちの医療機関で開発され、研究結果が発表されています。また、日本の厚労省が定めている『CAR-T細胞療法は一生に一回だけ』という条件も、今後新たなCAR-T細胞が開発されれば、変わってくることでしょう。
iPS細胞を用いたCAR-T細胞療法の未来:いつでも誰でも使える治療へ
「私たちが独自で行なっている研究の一つが、自分以外の血液から採取したリンパ球を利用してつくったCAR-T細胞を用いた治療です。他人の血液となると拒絶反応の問題が生じてきますが、私たちはiPS細胞からリンパ球を誘導する技術を研究しています。iPS細胞は遺伝子操作がしやすく、拒絶反応が出ないように遺伝子を編集できます。リンパ球をiPS化し、T細胞へ誘導すると、がん細胞を死滅させる効果が向上するといった結果も確認しています。iPS由来のCAR-T細胞は無尽蔵に作れ、かつ質の良いものも作ることができます。あらかじめ用意しておけば、『いつでも誰でも使えるCAR-T細胞療法』が可能となるのです」
安藤医師がCAR-T細胞療法のことを学ぶため、免疫細胞療法の研究で有名な米ベイラー医科大学へ留学したのは2010年。当時、日本では免疫細胞療法はほとんど知られておらず、周囲からは「何のためにアメリカへ?」といった受け止め方をされたと言います。しかし安藤医師の中では「この素晴らしい治療法をしっかり学び、ぜひ日本で行いたい」という強い想いがありました。日本では認知度がまだまだ低い治療法ですが、少しずつ関心を持つ医師も増えており、順天堂大でCAR-T細胞療法を受ける患者さんの3分の2が他院からの紹介だそうです。
CAR-T細胞療法の実施施設:治療を受けたい場合の手順
なお、CAR-T細胞療法は、実施施設が限られています。治療を受けたいと思った場合、一般的には、まず現在治療を受けている医療機関から、順天堂大学をはじめとするCAR-T療法の実施施設へ紹介され、リンパ球の採取とCAR-T細胞の輸注は紹介先の医療機関で受けることになります。CAR-T細胞療法については、順天堂大学医学部附属順天堂医院と並ぶ国内トップランナーの2つの病院、北海道大学病院、岡山大学病院での治療の流れを紹介した2つの動画(下記)も参考になります。
https://vimeo.com/1108978984/fc6ef3fc0a
https://vimeo.com/1108981230/2573750e79













